脊椎・脊髄腫瘍
脊椎・脊髄腫瘍とは
脊椎や脊椎管内、脊髄そのものに発生した腫瘍を広く脊椎・脊髄腫瘍といいます。脊椎・脊髄腫瘍は一般的に「骨腫瘍としての脊椎腫瘍」と「神経腫瘍としての脊髄腫瘍」に分けられます。脊椎腫瘍のうち半数以上は転移性腫瘍です。神経腫瘍としての脊髄腫瘍は、その腫瘍のある場所によって硬膜外腫瘍、硬膜内髄外、髄内腫瘍に分類されます。硬膜外腫瘍は脊椎腫瘍と重なる部分が多分にあり、骨腫瘍としての側面があります。硬膜内髄外・髄内腫瘍の頻度については、年間10万人あたり数人程度と推定されてきましたが、近年の画像診断技術の向上により新規発生率あるいは有病率はもう少し高く推定されています。
脊椎腫瘍
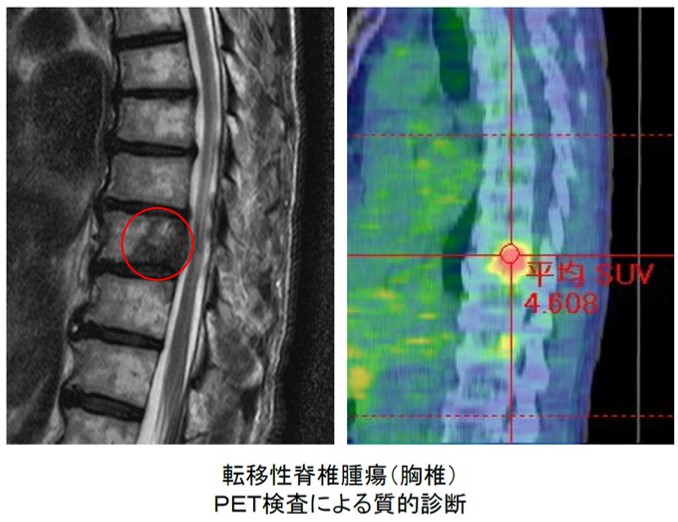
無症状で偶然に発見されることも少なくありませんが(特に血管腫)、疼痛あるいは麻痺症状で発症することがほとんどです。特に疼痛が持続する場合には注意が必要です。脊椎腫瘍による局所の痛みだけでなく、四肢・体幹への放散痛のことも稀ではありません。診断には患者さんの年齢、性別、症状・経過、さらに悪性疾患の既往・治療歴などの情報を確認することが重要です。中高年以上あるいは悪性疾患の既往があれば、転移性脊椎腫瘍の可能性を考慮する必要があります。症状・経過では、脊髄への深刻な影響を及ぼす危険があることを常に念頭に置く必要があります。腫瘍による脊髄圧迫のため麻痺症状や膀胱直腸障害が出現した場合には、緊急手術(脊髄除圧、脊椎固定術)が必要となります。転移性脊椎腫瘍の診断には、PET検査(ポジトロン断層法)が有用です。
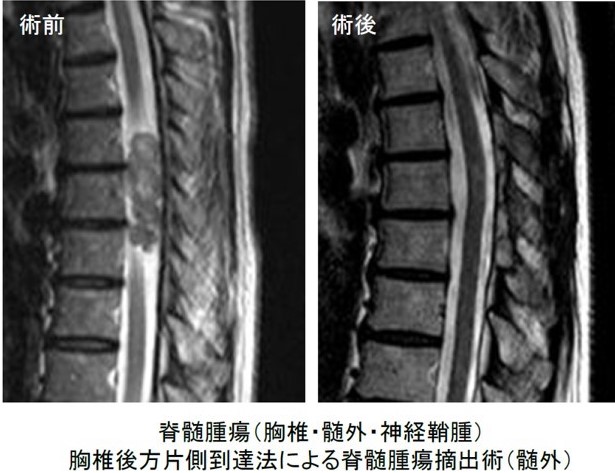
硬膜内髄外腫瘍
脊髄髄外腫瘍としては、神経鞘腫と髄膜腫が代表的です。神経鞘腫は、全脊髄腫瘍の約30%を占め、最も頻度の高い腫瘍です。神経根より発生する腫瘍で、多くは感覚神経由来です。良性の腫瘍ですが、神経根由来の痛みや、脊髄を圧迫して手足の麻痺を起こします。神経根に沿って大きくなり、硬膜内や硬膜外に存在することもあります。稀に、脊髄内に発育する場合もあります。腫瘍はゆっくりと発育するため、脊柱管や椎間孔の拡大がみられる場合があります。神経線維腫も、神経鞘腫と同様に神経根から発生する良性の腫瘍ですが、画像診断では神経鞘腫との鑑別は困難です。髄膜腫は全脊髄腫瘍の約20%を占め、2番目に多い脊髄腫瘍です。硬膜あるいはくも膜から発生します。中高年の女性に多く、胸椎レベルに発生頻度の高い腫瘍です。脊髄を圧迫して、歩行障害などの脊髄症状の原因となります。腫瘍の性状によって治療方針は異なってきます。頻度の高い神経鞘腫や髄膜腫では、症状が明らかな場合には、手術によって腫瘍の摘出を行います。手術は、通常は、後方からアプローチして、椎弓切除(あるいは椎弓形成)を行い、硬膜を切開して腫瘍を摘出します。腫瘍と脊髄との位置関係や、脊椎のレベル、腫瘍の大きさ等で、手術方法は変わります。画像診断で偶然発見された小さな腫瘍では、経過観察される場合もあります。
髄内腫瘍
脊髄の内部に発生する腫瘍です。脊髄は中枢神経であり、脳に発生する腫瘍の殆どは脊髄にも発生します。脊髄の中から脊髄外に発育することも珍しくありません。組織学的には、上衣腫が最も多くみられます。この他、星細胞腫、血管芽腫、脂肪腫、海綿状血管腫、転移性腫瘍などがあります。治療は、腫瘍の組織型によって方針が異なります。良性腫瘍である上衣腫では、全摘出あるいは亜全摘が可能です。部分摘出例には、術後に放射線治療が行われる場合もありますが、多くは、手術のみで腫瘍のコントロールが可能です。星細胞腫では、正常脊髄組織との境界が不明瞭のことが多く、全摘出は困難です。部分摘出の場合には、術後に放射線治療を検討します。血管芽腫では、多くの例で全摘出が可能です。海綿状血管腫では、出血による症状がみられる場合には、摘出術を行います。転移性腫瘍では、全身状態および病状を考慮して、放射線治療をはじめから行うこともあります。
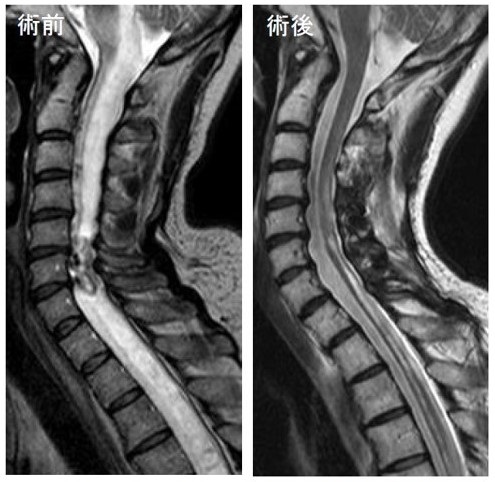
脊髄腫瘍(頚椎・髄内・血管芽細胞腫)
頚椎後方到達法による脊髄腫瘍摘出術(髄内)



