下垂体腺腫
下垂体腺腫とは
下垂体というホルモンを作っている組織にできる腫瘍で、多くは良性です。分泌されるホルモンは、プロラクチン、成長ホルモン、甲状腺刺激ホルモン、副腎皮質刺激ホルモン、性腺刺激ホルモンなどです。また、下垂体の上には視神経という物を見る神経が存在しています。よって、下垂体腺腫で困るのは、ホルモンバランスが崩れることと、視神経が圧迫されることです。
下垂体腺腫の症状と診断
a) ホルモンの分泌異常
上記ホルモンのうち過剰分泌されることが多いのは、プロラクチンと成長ホルモンです。プロラクチンが過剰に作られると、乳汁が出たり、生理が不順になったり、ひいては生理が来なくなるなどの症状が出ます。成長ホルモンが過剰になると、顔貌が変化する、手や足が大きくなるなどの症状が出ます(先端巨大症)。
b) 視神経の圧迫症状
腫瘍により視神経が上方へ押されることにより、物が見えにくくなる、視界が狭くなるなどの症状が出ます。
下垂体腺腫の治療
治療は主に薬物治療と手術の2種類があり、これらでも治療困難である場合には放射線治療を考えます。
a) 薬剤治療
プロラクチンが過剰に産生される腫瘍の場合、薬物治療が第一選択になることが多く、治療開始後、速やかなプロラクチン値の低下、ならびに腫瘍の縮小が期待できます。成長ホルモンが過剰に産生される腫瘍で、手術をしても血中の成長ホルモン値が高い状態である場合、内服や注射による薬物治療を行います。成長ホルモンの高値が続いた場合、高血圧や糖尿病、心筋梗塞などの合併が心配されます。
b) 手術
プロラクチンを産生する下垂体腺腫以外では第一選択になります。鼻の奥に蝶形骨洞という空洞があり、その直上に下垂体が存在しているので、多くの場合、顕微鏡または内視鏡を用いて鼻の穴から腫瘍へ到達する経鼻手術が行なわれます。腫瘍の大きさや伸展方向によっては、頭を開けて腫瘍へ到達する開頭術も検討されます。いずれの方法でも腫瘍摘出によるホルモン値の低下、視神経の圧迫解除が期待できます。
終わりに
下垂体腺腫は基本的にゆっくり大きくなる腫瘍なので、症状やホルモン値、MRIやCTでの画像検査をして、治療をするかどうか、治療する場合はどのような方法が適切であるかよく検討することが重要です。
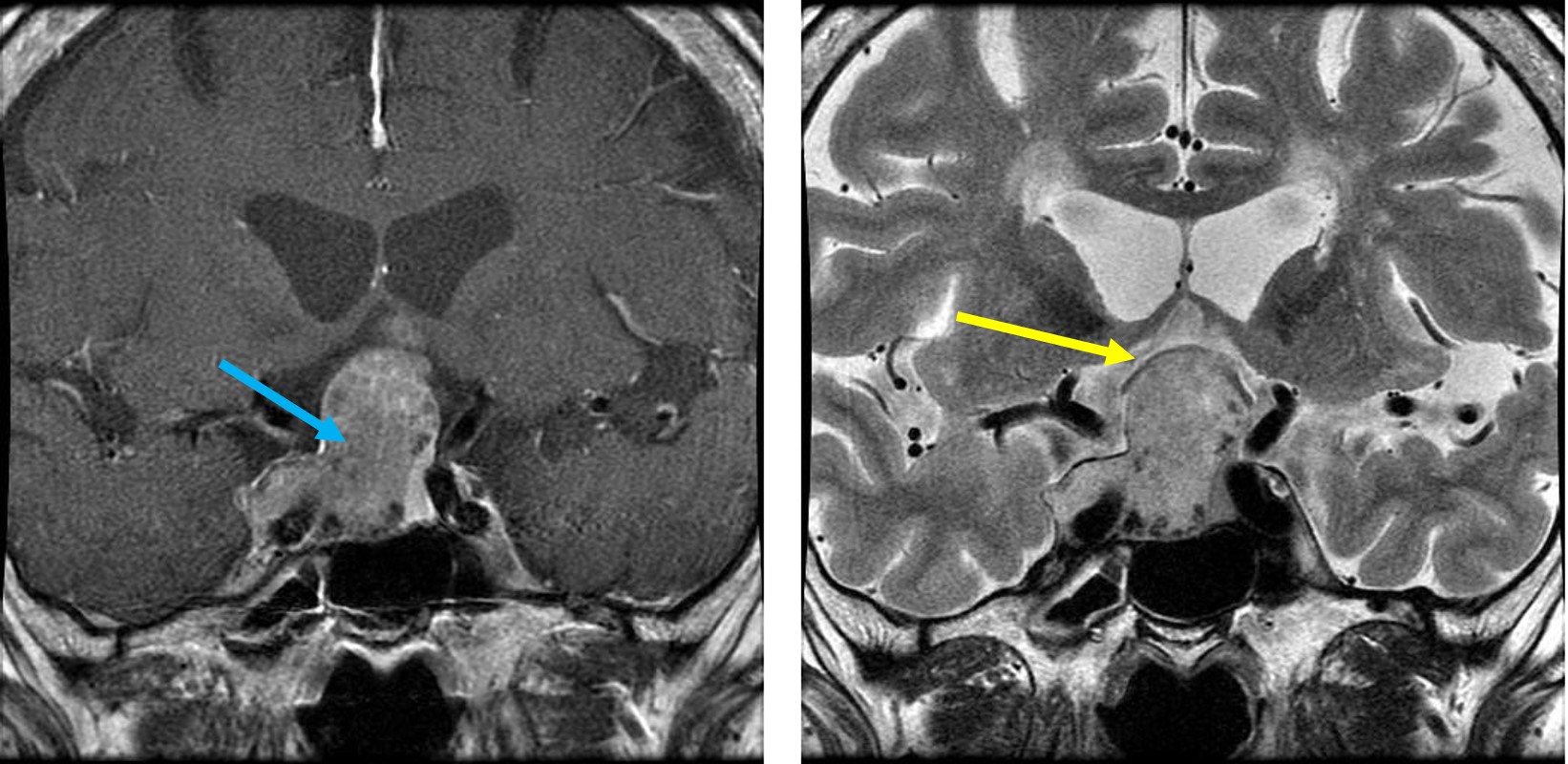
下垂体腺腫のMRI 青矢印:下垂体腺腫、黄色矢印:圧迫されている視神経



