IBDにおける手術の役割
手術とは、きずや病気のある部分を切り開いたり切り取ったりして治療することです。
IBDで治療法をえらぶときには、手術だけが「特別」「最後の手段」というわけではなく、
なお、IBDでは、どのような場合に手術が好ましいのか(手術適応の判断)、 |
 |
|
当科における外科治療の特徴
潰瘍性大腸炎では、肛門機能温存と根治性のバランスを考慮した
回腸嚢肛門管吻合術(手術の目的により肛門吻合術もおこないます)、 腹腔鏡補助下手術や、癒着防止対策もとりいれています。
現在、当科におけるIBDの手術件数は年間80〜100件となっています。 |
Crohn病に対する腹腔鏡補助下手術後 |
|
潰瘍性大腸炎の手術
潰瘍性大腸炎と診断されたかたのうち、5〜25%は手術となっており、この病気では手術(外科治療)は決して特別な治療ではありません。
外科治療には、合併症や排便状態の変化が残るなどの心配点もないわけではありませんが、内科治療で得られない大きな改善や将来の長期間にわたる
安定した状態が期待できます。 1.手術を行う理由について(手術適応)潰瘍性大腸炎に対して手術をする理由は大きくわけて以下の3つがあります。
1)重症:穿孔(穴が開く)、中毒性巨大結腸症(腸が麻痺し薄くなって穴が開く寸前の状態)、大量出血、腹痛や発熱を伴うような全身状態の悪い状態。
2)癌:発症後10年で2%、30年で18%に癌を合併するといわれています。
3)難治:内科治療の効果がないか、一時よくなってもまたすぐ悪くなる方。 |
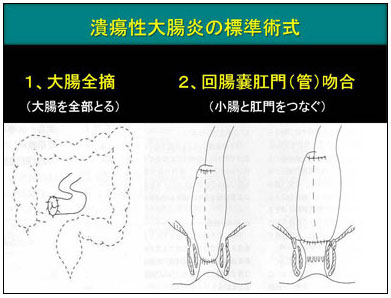
2.手術の方法(手術術式)「潰瘍性大腸炎に対する手術」の標準的な方法は、大腸全摘術(大腸をすべて取る)、回腸嚢肛門(管)吻合術(小腸とおしりをつなぎなおす)、です。 (ただし、つなぎなおすことができない場合や、手術を2回以上に分ける(分割手術)こともあります)
1)大腸全摘術 |
|
|
|
2)回腸嚢肛門(管)吻合術
3)人工肛門造設、分割手術
4)腹腔鏡補助下手術 |
3.手術後の経過術後1週間は絶食です。その後肛門に入れた管から造影剤を入れてつなぎ目の状態を確認します。問題がなければ食事を開始します。流動食から、3分粥、5分粥、全粥と2日ごとに変更していき、全粥摂取が問題なければ退院です(退院後は通常の食事でかまいません)。腹部の管(ドレーン)、肛門の管はいずれも術後10日目ころに抜きます。順調にいくと術後約2週間で退院となります。 退院後は普通に日常生活をお送り下さい。職場復帰は業務内容によりますが、退院後2〜4週間くらいの自宅療養ののち復帰されるかたが多いです。術後の排便について、小腸の袋で代用はしていますが、大腸がないのでやはり頻便や漏便(しみ)が残ります。程度は、便の回数は平均6〜7回、漏便(しみ)は数%です(術直後は便回数10回程度で瘻便ももっと多いです)。回数だけみると潰瘍性大腸炎が悪いときと変わらないと思われるかもしれませんが、術後は規則的になり、がまんもできますし、腹痛や出血も伴いませんので、ほとんどのかたは日常生活に差し支えない状態になります。術後数ヶ月間少量の出血を伴うことがありますが、縫合部からのにじみですので心配ありません(自然に消失します)。 |
4.合併症手術自体に問題がなくても一定の割合で合併症がおこります。下記が代表的なものですが、他の合併症もあります。
1)出血〜輸血の可能性があります(数%) |
Crohn(クローン)病の手術
Crohn病の治療において中心となるものは、薬物療法、栄養療法などの内科治療ですが、年間36%のかたがなんらかの手術を必要としており、手術も常に考慮すべき重要な治療法のひとつです。 1.手術を行う理由について(手術適応)手術は、内科治療が無効の場合や、生活の質(QOL)を改善したい場合に行います。
1)狭窄、閉塞(せまくなること、つまってしまうこと)
2)瘻孔、膿瘍 (腸と他の臓器の間に穴ができてつながってしまうこと、膿がたまること)
3)大量出血
4)穿孔(腸に穴が開くこと)
5)癌合併 6)肛門病変 7)その他 2.手術の方法(手術術式)
腸管病変に対する手術には以下のものがあります。術式や手術の範囲は個々の病態によって判断します。
1)腸管切除
通常Crohn病に対する開腹手術は、将来的に複数回の手術を要する場合もあり、その都度病変部位に近いところで開腹すると多数の創になったり人工肛門が必要となった場合の 3.手術後の経過
腸を縫った場合は術後5日〜1週間は絶食です。その後問題がなければ食事を開始します。 4.合併症
1)出血〜輸血の可能性があります(数%)
|
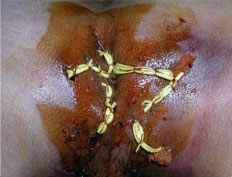
seton(シートン)法〜Crohn病などに合併する痔瘻の手術
1.痔瘻、肛門周囲膿瘍とは肛門内からその周囲に菌が入ることにより炎症反応(赤く腫れて熱を持って痛くなるような反応)をおこすことがあります。 これが持続すると、やがて膿のたまりとなります(肛門周囲膿瘍)。さらにたまった膿が肛門周囲の皮膚や会陰部、膣などに破裂して通り道をつくってしまうと、 慢性的に膿が出続けるようになります(痔瘻)。 2.通常の痔瘻と、Crohn病の痔瘻の違い通常は、大腸粘膜と肛門皮膚の境目から菌が入り、痔瘻となります。このようなものには、 痔瘻の通り道(瘻孔といいます)が一直線で単純なものが多く、瘻孔をすべて取り除いてあげることによって根本的な治療ができることがあります。 一方、Crohn病の痔瘻は、Crohn病による裂孔、潰瘍から菌が入ることによって起こるので、あらゆる場所から起こり、広がり方も複雑になっています。 |
3.手術についてまずCrohn病の治療薬や抗生物質などにより治療を行いますが、膿のたまりや通り道ができあがってしまうと薬の効果は期待できず、手術が必要となります。 通常の痔瘻には、前述のように瘻孔をすべて取り除く根治手術ができる場合もあります。しかしCrohn病の痔瘻は痔瘻の入り口、体内の広がりとも複雑なものが多く、根治的にすべてを直すことはできません。 そのため、手術ではまず膿のたまりを開放し、たまっていた空間、通り道を掃除します。複雑に入り乱れた瘻孔を一度にすべて取り除くことはできませんので、次にこれを単純化するための操作をします。 具体的には、肛門からの入口と皮膚の出口にひも(プラスチックやゴムのひもを使用します)を通します。皮膚の出口同士でひもを通すこともあります(平均4本留置しています)。 これにより膿は体内で広がることなくひもに沿って体外に排出され、ひも以外の部分の炎症がおさまります。このような、掃除をしてひもを通す手術のことを「シートン(seton)法」といいます。 合併症としては、出血、疼痛、肛門機能障害(根治術よりはリスクは少ないです)、 痔瘻増悪(肛門手術だけでは十分な改善がえられない場合があります)、他。 |
|
|
4.術後経過
数日で食事を再開し、出血がなく、痛みがある程度落ち着けば術後4~5日で退院となります。
炎症が完全に落ち着いたら外来でひもをとりますが、はやめにとってしまうと再燃してしまうため、
数ヶ月間留置しておくことが多いです。ひもを入れたまま生活しますが、慣れると見た目の印象ほど違和感はなく、
生活への支障はほとんどありません。ただし、ひもがありますから排膿は続きます。
改善とともにほとんど出なくなることも多いですが、ガーゼや生理用ナプキンを使用することもあります。 |