健康経営の枠組みによる健康課題の見える化
背景・目的
概要 > 背景・目的
1-1. 日本における状況
日本においては、定期健康診断(労働者全員対象、事業主義務)と特定健診・特定保健指導(40歳から74歳の保険加入者全員対象、保険者義務)という健診データを蓄積してきています。また異なる保険者間で、診療報酬や患者負担が統一されるとともに、近年、レセプト(診療報酬明細書)データもそのほとんどが電子化されてきています。
これまで保険者による医療費の適正化や、母体となる企業等による従業員の健康維持・増進が、一定程度試みられてきてはいますが、それぞれの視点からばらばらに実施されてきている状況です。企業と保険者、それぞれに健診データやレセプトデータを蓄積してきていますが、貴重なデータを十分に活用しているとはいえない状況にあります。
蓄積された医療費データや健診データを、企業や保険者が協働して、各組織の現状分析や介入評価に活用することで、効果的・効率的な健康支援につながると考えられます。
「コラボ・ヘルス」
主観的なアンケート結果と客観的な医療費・健診データを突合することで、疾病別の費用構造分析など有益な分析につながる。
こうした「コラボ・ヘルス」は企業と保険者(健保)の協働なくしては達成することができません。
1-2. 健康経営(Health and Productivity Management)の指標
「健康」と「生産性」を同時にマネジする → 健康経営
健康関連コストを考えるとき、医療費に加え、労働生産性損失費用や短期・長期障害費用を含めた総額で捉えられるようになってきました。アメリカにおける先行研究によれば、健康に関連する企業の総コストのうち、医療費や薬剤費の直接費用は24%を占めるに過ぎず、生産性の損失(間接費用)は、4分の3を占めることがわかっています。その割合は30%から60%くらいと幅はありますが、最大のコストはプレゼンティーイズムだという研究が多数です。
プレゼンティーイズム:何らかの疾患や症状を抱えながら出勤し、業務遂行能力や生産性が低下している状態
アブセンティーイズム:病欠、病気休業
健康経営は、従業員の健康に直接的に良い影響を及ぼすだけでなく、労働生産性の向上にもつながり、企業の業績にも波及することが検証されています。
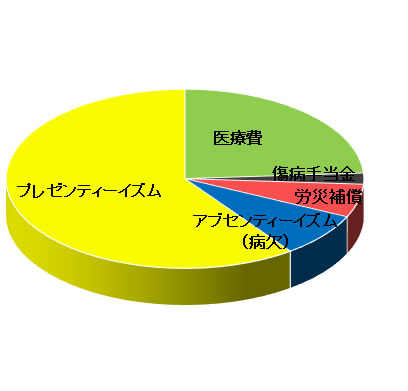
図1-1 従業員の健康関連総コストの構造
※ 直接・間接費用の割合は、アメリカ大手金融サービス会社従業員16,651人のデータを参考に図式化しました。
(出典:Edington and Burton, 2003)
1-3. 生産性と健康状態の関連
医療費(医療費+薬剤費)の大きい疾病と生産性低下によるコストの大きい疾病は順位が異なります。医療費のみで考えるか、生産性まで含めて考えるかによって、ターゲットとなる疾患が異なってくる可能性があります。
表1-1 疾患と医療費、生産性
| 順位 | 医療費+薬剤費 | 生産性(※) | 合計 |
|---|---|---|---|
| 1 | がん(皮膚がん以外) | けん怠感 | 肩こり・腰痛 |
| 2 | 肩こり・腰痛 | 抑うつ | 抑うつ |
| 3 | 冠動脈性心疾患 | 肩こり・腰痛 | けん怠感 |
| 4 | 慢性疼痛(肩こり、頭痛、片頭痛以外) |
睡眠障害 | 慢性疼痛(肩こり、頭痛、片頭痛以外) |
| 5 | 高コレステロール | 慢性疼痛(肩こり、頭痛、片頭痛以外) |
睡眠障害 |
| 6 | 逆流性食道炎 | 関節炎 | 高コレステロール |
| 7 | 糖尿病 | 高血圧 | 関節炎 |
| 8 | 睡眠障害 | 肥満 | 高血圧 |
| 9 | 高血圧 | 高コレステロール | 肥満 |
| 10 | 関節炎 | 不安神経症 | 不安神経症 |
※生産性はプレゼンティーイズムとアブセンティーイズムの合計
(出典:Loeppke, et al. 2007.)
1-4. 健康リスクと労働生産性の関連
アメリカの先行研究によると、健康リスク数が増えるほど労働生産性(アブセンティーイズム・プレゼンティーイズム)の損失割合は上昇します。特に、プレゼンティーイズムが顕著に労働生産性の損失へとつながっています。
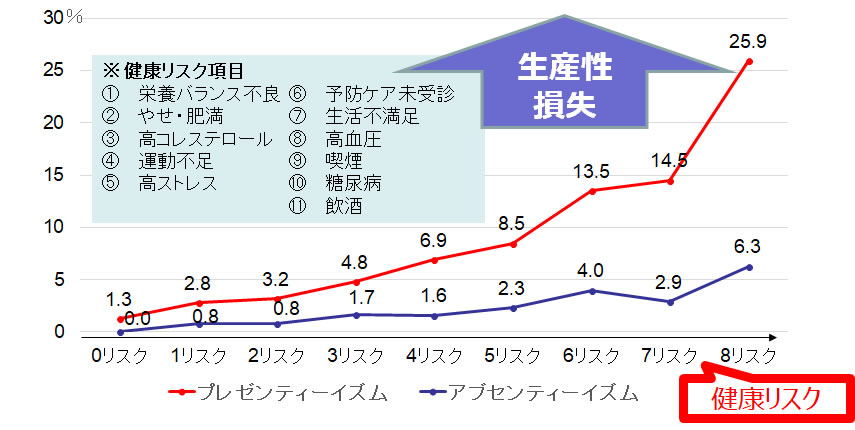
図1-2 健康リスク数別労働生産性損失の平均割合(n=2,264)
健康リスク項目 1) 栄養バランス不良、2) やせ・肥満、3) 高コレステロール、4) 運動不足、5) 高ストレス、6) 予防ケア未受診、7) 生活不満足、8) 高血圧、9) 喫煙、10) 糖尿病、11) 飲酒
(出典:Boles, et al. 2004.)
1-5. 労働生産性と健康リスク評価
1-5-1. 生産性と健康リスクの相関
生産性(プレゼンティーイズムやアブセンティーイズム)自体または生産性に関するコストと生活習慣や身体データの健康リスクとなる項目の間に一定の相関があることを示す研究蓄積があります。
健康リスク項目が1つ増えるごとに生産性が有意に悪化していることが明らかにされています。
1-5-2. 健康リスク評価
健康リスクの該当項目数により健康リスクレベルを低・中・高リスクに区分し、従業員の各リスク割合をベンチマークする手法があります(ミシガン大学Health Management Research Center; HMRC)。個人および組織の健康リスク評価を行うことで健康問題を可視化し、有効な介入につなげることが可能となります。蓄積されたデータを用いて、企業や保険者等、各組織の現状を分析し、問題を明確化する手法です。
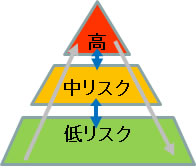
図1-3 健康リスク評価
1-6. 本研究の目的
本研究の目的は、「保険者・事業主のコラボヘルスを通じ、健康・医療情報等から当該組織の健康関連総コストの推計および健康リスク評価を行うことにより、健康課題の可視化を行うこと」としました。
1. 健康関連総コストの推計
日本においては、これまで、保険者による医療費の適正化や、事業主による従業員の健康維持・増進が、それぞれの視点から実施されてきていますが、健康経営の考え方は、これらを統合し、「全体最適」を目指す新たな取組みと捉えることができます。
2. コラボヘルス
保険者と事業主それぞれに蓄積してきた健診データやレセプトデータを、保険者と事業主が連携して、各組織の現状分析や介入評価に活用することで、有効な健康支援につなぐことができます。
3. 健康リスク評価
健康関連総コストと健康リスク項目(生活習慣や身体データ)の間に一定の相関があることを示す研究蓄積があります。健康リスクが増えると健康関連総コストも高くなります。健康リスクの該当項目数により当該組織の健康リスクレベルを低・中・高リスクに区分し、加入者のリスク構造を可視化し、相対化する手法(健康リスク評価)があります。こうした健康リスク評価を行うことで健康課題を可視化し、有効な介入につなげます。
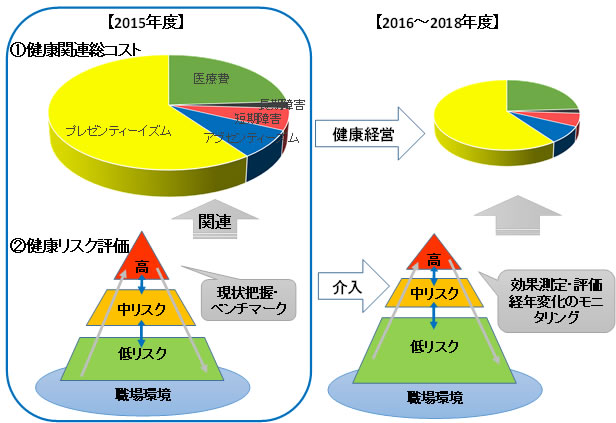
図1-4 本研究の枠組み
(出典:東京大学政策ビジョン研究センター健康経営研究ユニット)
1-7. 研究資金
本研究は経済産業省・平成27年度健康寿命延伸産業創出推進事業(ヘルスケアビジネス創出支援等)「健康経営評価指標の策定・活用事業」の一環として行われました。
また、本ウェブサイトはJSPS科研費15K20799の助成を受けたものです。
