弞娐婍幘姵丂嵟怴偺帯椕丂2004-2005
丂摐擜昦幰傊偺儔僀僼僗僞僀儖夘擖傪峴偭偨岤惗徣斍尋媶偺JDCS(Japan Diabetes Complication Study)偱偼係擭偱嫊寣惈怱幘姵44柤偲擼寣娗忈奞40柤偺敪徢偑偁傝丄6.1審乛愮恖丒擭偺姤寣娗帠屘偲5.3審乛愮恖丒擭偺擼寣娗忈奞偑偁偭偨偙偲偵側傞丅偪側傒偵崅帀寣徢姵幰傊偺夘擖帋尡偱偁傞J-LIT偼侾師梊杊孮0.91審乛愮恖丒擭偱偁傝丄俀師梊杊孮偱偼擇師梊杊偱傕4.45審乛愮恖丒擭偱偁偭偨丅嫊寣惈怱幘姵俀師梊杊孮偺怱寣娗帠屘嵞敪昿搙偲摐擜昦幰偺侾師梊杊孮偺怱寣娗帠屘敪惗昿搙偼傎傏摍偟偄偲尵偊傞丅
丂偱偼丄偳偺埵偺婜娫偵搉傝崅寣摐偑懕偗偽嫊寣惈怱幘姵傪傪娷傓怱寣娗帠屘傪敪徢偡傞偺偱偁傠偆偐丅
丂憗愳傜偑屨偺栧昦堾偱1宆摐擜昦姵幰(n=102柤)傪専摙偟偨丅16.7%偵怱寣娗帠屘傪傒偲傔丄偆偪嫊寣惈怱幘姵偼9.8%(10椺)偵敪徢偟偨丅10擭枹枮偺孮偵偼怱寣娗帠屘偼擣傔側偐偭偨偑丄10~20擭22%(6/27)丄20~30擭30%(6/20)丄30擭埲忋56%(5/9)偲滊姵婜娫偑挿偄傎偳昿搙偑憹懡偟偰偄偨丅
丂俀宆摐擜昦偺応崌偼敪徢帪婜偑摿掕偟擄偔丄傑偨敪徢慜偵嫬奅宆摐擜昦傪娷傓懴摐擻堎忢傗懠偺婋尟場巕偺崌暪傪掓偟偰偄傞傕偺傕懡偄丅偦偺帪婜傕摦柆峝壔偼恑峴偟丄偼偭偒傝偲摐擜昦滊昦婜娫偲怱寣娗帠屘偺娭楢傪捦傓偺偼崲擄偱偁傞丅偦偺揰侾宆摐擜昦偵偍偗傞憗愳傜偺専摙偼帵嵈偵晉傫偱偄傞丅
丂嵟嬤変乆偼33嵥偱嵍慜壓峴巬偺姰慡暵嵡傪棃偟偨彈惈傪宱尡偟偨丅偙偺徢椺偱偼14嵥偐傜2宆摐擜昦偵滊姵偟崅帀寣徢傪暪敪偟偰偄偨丅庒擭偱2宆摐擜昦傪掓偡傞姵幰偼嬤擭憹壛偟偰偍傝丄1980擭戙偼5柤乛10枩恖丒擭偱偁偭偨拞妛惗偺2宆摐擜昦偺桳昦棪偼90擭戙偵擖傝10柤庛乛10枩恖丒擭偲側偭偰偄傞丅抁偄摐擜昦滊姵婜娫偱偼戝寣娗徢傪敪徢偟擄偄偲尵偆傕偺偺丄30嵥偱摐擜昦滊姵婜娫15擭偲尵偆恖岥偼憹壛偟偮偮偁傝丄庒擭偱敪徢偡傞嫊寣惈怱幘姵椺傕憹偊傞偲巚傢傟傞丅偙偺堄枴偱傕摐擜昦偺侽師梊杊丒怱嬝峓嵡偺侾師梊杊傪嫮椡偵悇恑偡傞昁梫偑偁傞丅
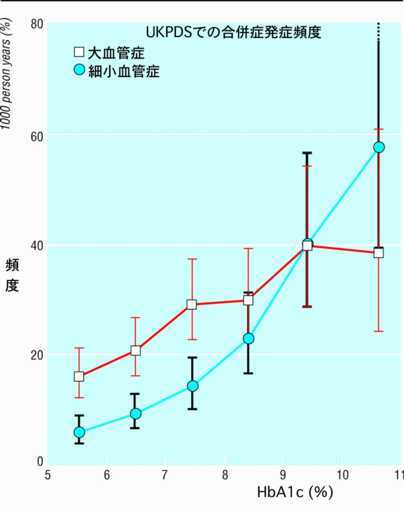
丂擔杮摐擜昦妛夛丒摦柆峝壔妛夛崌摨埾堳夛偱偼寣摐僐儞僩儘乕儖偺栚昗傪乽壜擻側尷傝偺惓忢壔丗HbA1c 栚昗5.8%埲壓丄忋尷6.5%枹枮乿偲偍偄偰偄傞(昞1)丅擔杮摐擜昦妛夛偺婎弨偺摐擜昦宆傛傝傕掅偄抣偐傜怱寣娗帠屘偼憹偊傞偙偲偑曬崘偝傟偰偍傝丄椺偊偽媣嶳挰尋媶偱偼HbA1c亞5.5%傪墇偡偲憹壛孹岦偑擣傔傜傟傞偺偱丄栚昗偑掅偔愝掕偝傟偰偄傞丅UKPDS偱偺専摙偱傕嵶彫寣娗徢偵妑傋偰掅偄HbA1c偐傜戝寣娗徢偺敪徢昿搙偑憹壛偟偰偄傞丅
侾乯寣摐僐儞僩儘乕儖
壜擻側尷傝偺惓忢壔
栚昗亝5.8% 忋尷亙6.5%
俀乯崅帀寣徢
怱幘姵傪桳偡傞姵幰丟僇僥僑儕乕C偲摨摍
LDL-C亙100mg/dl, TC 亙 180mg/dl
HDL-C亞40mg/dl, TG 亙 150mg/dl
俁乯崅寣埑*
崅寣埑妛夛僈僀僪儔僀儞130/85mmHg枹枮
140/90mmHg埲忋偺応崌偼惗妶廗姷偲
寣摐娗棟偵暯峴偟摨帪偵栻暔椕朄傪奐巒偡傞丅
130-139/85-89mmHg偱偼惗妶廗姷偲
寣摐娗棟傪峴偄丄3-6偐寧偺宱夁娤嶡偺屻
栻暔椕朄傪専摙偡傞丅
係乯偦偺懠偺婋尟場巕
嬛墝傪尩庣
旍枮偺夵慞 (BMI kg/m2)
栚昗亝22 忋尷<25
[晬婰]丂嫬奅宆摐擜昦偺応崌偼僇僥僑儕乕B偲傒側偡
* 1g/擔埲忋偺擜抈敀傪敽偆摐擜昦惈恡徢偺僈僀僪儔僀儞偱偼125/75mmHg枹枮
丂揂偺曬崘偵傛傞偲丄摐擜昦偺姵幰偼奼挘忈奞偑擣傔傜傟丄嫊寣惈怱幘姵偺崌暪偵傛傝廂弅忈奞傕擣傔傜傟偨丅栐枌徢偺桳柍偱斾妑偟偨応崌丄廂弅擻偺巜昗偱偼嵎偑惗偠側偐偭偨偺偵懳偟偰丄奼挘擻偺巜昗偱偼桳堄嵎偑擣傔傜傟偨偙偲偐傜丄奼挘擻偺microangiopathy偺娭梌偑帵嵈偝傟偨丅
丂岦妢偼憁朮曎暵嵔晄慡偺昿搙偑摐擜昦幰偱憹壛偟偰偄傞帠傪曬崘偟偨(DM20%,懳徠9.9%)丅奼挘擻偺掅壓偲梕検晧壸偑尨場偲偟偰偄傞丅偦偺攚宨偵偼栄嵶寣娗儗儀儖偱偺寣娗忈奞偑偍偙傝怱嬝偑慄堐壔傪婲偙偟偰偄傞偺偱偼柍偄偐偲峫嶡偟偰偄傞丅
丂椞壠偼朥専偱摐擜昦孮偱偼怱廳検341g偲廳偔怱嬝慄堐傕20兪m偲懢偔側偭偰偄傞偙偲傪巜揈偟偨丅偦偟偰60~150兪m偺怱嬝偺撪枌傗拞枌偵憹怋惈偺曄壔傪擣傔娫幙慄堐壔丒寣娗廃埻慄堐壔偑摐擜昦偵傛傞怱嬝撪嵶彫寣娗昦曄偲偟偰揟宆揑側強尒偱偁傞偲曬崘偟偨丅
丂婭揷傕摐擜昦姵幰偺偆偭寣惈怱晄慡偺昿搙偑6.7%(97椺乯偲崅偄偙偲傪巜揈偟偰偄傞丅彈惈偱偼抝惈偺2.5攞偺昿搙偱尒傜傟偨丅怱晄慡孮偱偼摉慠側偑傜嫊寣惈怱幘姵(93.7%)傗恡徢(54.6%)偺徢椺偑懡偐偭偨偑丄栐枌徢傕娭學偟偰偍傝慜憹怋惈栐枌徢埲忋偺抝惈15.5%丒彈惈28.3%偵怱晄慡偺崌暪傪擣傔偰偄偨丅怱晄慡孮偱偼恄宱忈奞偺巜昗偺堦偮偺RR娫妘曄摦學悢偑桳堄偵掅抣偱偁偭偨(CVRR (%); 2.4+/-1.2 vs 1.5+/-0.9)丅
丂嫊寣惈怱嬝峓嵡屻偺怱晄慡偼摐擜昦幰偺曽偑崌暪昿搙偑崅偄丅摐擜昦惈恡徢偑恑峴偡傞偲枬惈巺媴懱恡墛偺姵幰傛傝傕憗偄帪婜偵堨悈傪偒偨偟偰憗婜偵彍悈傪昁梫偲偡傞椺偑偁傞丅僀儞僗儕儞嶌梡晄懌偵傛傞Na挋棷偑尨場偺堦偮偲偝傟傞偑偙偺傛偆側怱嬝忈奞傕攚宨偵嫇偘傜傟傞偲巚傢傟傞丅
丂偙偺條側愽嵼惈偺怱幘姵傪専弌偡傞娙曋側曽朄偼柍偄偱偁傠偆偐丅栧榚傜偼懡巤愝偱摐擜昦姵幰偺僸僩擼惈僫僩儕僂儉棙擜儁僾僠僪(BNP)傪専摙偟丄怱幘姵偑偁傞孮偺傒側傜偢丄恡徢丒栐枌徢丒恄宱忈奞傪桳偡傞孮偱傕懳徠傛傝傕BNP偑桳堄偵崅偄帠傪巜揈偟丄嵶彫寣娗徢傪帩偮孮偵偼愽嵼揑偵怱嬝忈奞側偳偑娷傑傟偲巚傢傟傞丅BNP亞20pg/ml傪僇僢僩僆僼抣偲偟偰姶搙62.7%,摿堎搙75.0%偱壗傜偐偺怱幘姵傗怱嬝忈奞偺桳柍傪梊應偟摼傞偲偟偰偄傞丅
摐擜昦偺堚揱巕堎忢偲弞娐婍幘姵
丂CD36偼庡偵寣彫斅傗扨媴偵敪尰偟丄挿嵔帀朾巁偺庢傝崬傒偵娭梌偟巁壔LDL庴梕懱偺堦庬偱偁傞丅Chen傗Collis傜偼僀儞僗儕儞掞峈惈夵慞栻偺僲僗僇乕儖傪搳梌偡傞偙偲偱摦柆峝壔儌僨儖摦暔偱偺姛庮偺戅弅傪傒偲傔丄CD36偺敪尰偑憹壛偟偰偄傞帠傪巜揈偟偰偄傞丅椪彴偱傕寊摦柆拞枌旍岤偱偺専摙偵偰僀儞僗儕儞掞峈惈夵慞栻偑摦柆峝壔傪梷惂偡傞偙偲偑曬崘偝傟偰偄傞丅僀儞僗儕儞掞峈惈夵慞栻偵傛傞CD36敪尰偼丄寣摐夵慞偲偼堘偆Pleiotropic effect偲偟偰拲栚偝傟傞丅丂
丂僠傾僝儕僕儞桿摫懱偼PPAR兞傪夘偟偰CD36偺敪尰傪槾恑偝偣丄oxLDL偺庢崬傓丅偙偺帠偼堦尒摦柆峝壔憙偵偁傞扨媴偺朅枟壔傪懀恑偝偣傞傛偆偵巚傢傟傞丅偟偐偟丄堦曽偱HDL偺憹壛偑傒傜傟傞傛偆偵丄PPAR兞仺LXR仺ATP-binding cassette transporters(ABCA1)偲僐儗僗僥儘乕儖媡揮憲宯偺摥偒傕 僠傾僝儕僕儞桿摫懱偵傛偭偰槾恑偝傟偰偄傞丅偦偺偨傔丄朅枟壔偡傞偳偙傠偐丄摦柆峝壔憙偺僐儗僗僥儘乕儖偺捑拝偑杊偑傟傞丄椙偄寢壥傪傕偨傜偡偺偱偼側偄偐偲峫偊傜傟傞丅
丂Toba傜偺曬崘偱偼CD36堚揱巕堎忢偼弞娐婍奜棃偺姵幰296柤拞type I:12柤丄type II:16柤偵擣傔傜傟偨偲尵偆丅Chiba偵傛傞偲寬峃儃儔儞僥傿傾傪僼儘乕僒僀僩儊僩儕乕朄偱専摙偟偨偲偙傠丄790柤拞丄type I: 4柤0.5%偱type-II:45柤5.7%偱偁偭偨丅
丂CD36寚懝徢偼摿偵旕懳徧惈拞妘旍戝乮ASH)傪敽偆旍戝宆怱嬝徢(HCM)偱偺堚揱巕堎忢偺堦偮偲偟偰拲栚偝傟偰偄傞丅傑偨奼挘宆怱嬝徢偱傕昿搙偑懡偄偑丄ASH偺柍偄HCM偱偼CD36寚懝徢偑娤嶡偝傟側偐偭偨偲尵偆(Tanaka傜:HCM with ASH 37.9%, DCM 9.1%, HCM without ASH 0.0%)丅
丂Miyaoka傜偼5柤偺姵幰偵僌儖僐乕僗僋儔儞僾朄傪巤峴偟丄CD36堎忢徢偺僸僩偵僀儞僗儕儞掞峈惈偑懚嵼偟偰偄傞偲巜揈偟偰偄傞丅
丂偨偩偟丄怱嬝僔儞僠僌儔儉偱敪尒偝傟偨CD36寚懝徢姵幰傪懡偔僒儞僾儖偵娷傓偲僶僀傾僗偑偐偐傞偲尵偆斀榑傕偁傞丅嫊寣惈怱幘姵姵幰偵偼丄僀儞僗儕儞掞峈惈偺崅偄応崌偑偟偽偟偽尒傜傟傞偲尵偆巜揈偱偁傞丅Chiba傜偼75gOGTT偱偼丄梀棧帀朾巁偵曄壔偑尒傜傟偨傕偺偺丄CD36偺桳柍偵傛傞懴摐擻傗僀儞僗儕儞掞峈惈偺堘偄偼擣傔傜傟側偐偭偨偲偟偰偄傞丅
丂Iizuka偲Gotoda傜偼丄SHR偱傒傜傟傞CD36偺堎忢偑NIH偵暘梌偝傟偨宯摑偺傒偱尒傜傟丄擔杮偺傛傝僆儕僕僫儖偵嬤偄Izumo宯摑偱偼CD36偺堎忢偑側偄偺偵丄NIH偺宯摑偲摨條偺僀儞僗儕儞掞峈惈傪帵偡偙偲傪柧傜偐偵偟偰偄傞丅偙偺揰偱傕CD36偲僀儞僗儕儞掞峈惈偺娭楢偵偮偄偰偼丄堦斒恖岥傪懳徾偵戝偒側婯柾偱偺専摙偑昁梫偱偁傞丅
丂怱嬝徢傪棃偟偆傞懠偺摐擜昦娭楢偺堚揱巕堎忢偲偟偰儈僩僐儞僪儕傾曄堎徢偑嫇偘傜傟傞丅偙傟偼CD36偲懳徠揑偵僀儞僗儕儞暘斿掅壓傪棃偡丅掅恎挿偱擄挳傪敽偄曣宯堚揱偺摐擜昦傪帩偮応崌丄儈僩僐儞僪儕傾怱嬝徢偺壜擻惈傪峫偊傞昁梫偑偁傞丅
丂岠壥揑側寣摐僐儞僩儘乕儖偑偼偐傜傟偨応崌丄扨偵摦柆峝壔傪慾巭偡傞偽偐傝偱偼柍偔丄姶愼徢傗扙悈偵傛傞恡慜惈恡晄慡側偳暃師揑側忈奞傪旔偗傞帠偑偱偒傞丅
丂摐擜昦偺応崌偼堈姶愼惈傗憂彎帯桙抶墑傪敽偄傗偡偄丅惷柆僌儔僼僩嵦庢晹埵傗嫻崪惓拞愗奐偺偨偐偄傪婲偙偡応崌傕偁傞丅帯椕偵帪娫偑妡偐傞娫偵羼釋傪掓偡傞椺傕偁傞偱偁傠偆丅偙偺條側応崌擄帯惈偱偁傝丄挿婜偵搉傞峈惗嵻偺搳梌偺寢壥丄懡嵻懴惈偺嵶嬠姶愼徢(MRSE傗VRE,椢擽嬠傗僙儔僠傾姶愼徢乯傪書偊偰擄廰偡傞椺傕偁傞丅廻庡偺柶塽傕敀寣媴偺梀憱擻傗妶惈巁慺嶻惗擻偺掅壓傪棃偡帠偑抦傜傟偰偍傝丄250mg/dl偑偦偺鑷抣偲尵傢傟偰偄傞丅偦偺偨傔寣摐偑崅偗傟偽嬠寣徢偺昿搙傕憹壛偡傞丅
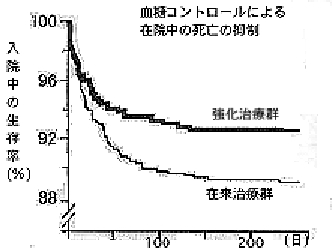
丂van den Berghe偼ICU偱偺娤嶡偱嬠寣徢偺昿搙傪丄暯嬒103mg/dl偺嫮壔帯椕孮偱偼4.2%偩偑丄暯嬒153mg/dl偺捠忢張抲孮偱偼7.8%偱偁偭偨偲曬崘偟偰偄傞丅偪側傒偵丄怱寣娗庤弍栚揑偺擖幒幰偺巰朣悢傪尒偰傒傞偲丄嫮壔帯椕孮偱偼10柤(2.1%)偩偭偨偑捠忢張抲孮偱偼25柤(5.1%)偩偭偨丅嬠寣徢偺敪徢傗峈惗嵻巊梡婜娫偺抁弅傪擣傔偰偍傝丄CCU傗ICU偺堾撪巰朣偺尭彮偵傕寢傃偮偔偲峫偊傜傟傞(昞2丒僌儔僼2)丅
丂Furnary偲Zerr傜傕CSII乮帩懕僀儞僗儕儞旂壓拲擖乯偱寣摐傪200mg/dl枹枮偵僐儞僩儘乕儖偡傞偙偲偱丄嫻崪傗僶僀僷僗嵦庢晹埵偺 弍屻偺姶愼徢傪2.4% (24椺/990椺) 偐傜1.5% (9椺/595椺) (p < 0.02)偵夵慞偡傞偙偲偵惉岟偟偰偄傞丅傑偨丄CSII偲捠忢偺僗儔僀僨傿儞僌僗働乕儖偵傛傞嫮壔僀儞僗儕儞椕朄偲偺斾妑偱偼丄CSII偱偼0.8% [12 of 1,499]偵懳偟偰嫮壔僀儞僗儕儞椕朄偱偼2.0% [19 of 968] (p = 0.01)偲嫻崪傊偺姶愼偺昿搙傪尭偠傞帠偑弌棃偨丅
丂愜妏偺PCI傗姤寣娗僶僀僷僗弍偑廃弍婜偺暪敪徢偱戜柍偟偵側傜側偄傛偆偵丄寣摐娗棟傪怱妡偗偨偄丅
| 廬棃帯椕孮 | 嫮壔帯椕孮 | ||
| 憤悢 | 783柤 | 785柤 | |
| 寣摐抣乮僽僪僂摐200~300g乛擔偺揰揌帯椕拞) | 153亇33mg/dl | 103亇19mg/dl | |
| 摐擜昦偺婛墲 | 103柤(13%) | 101柤(13%) | |
| 憤昦堾巰 | 85柤(10.9%) | 55柤(7.2%) | p=0.01 |
| 怱憻庤弍傪栚揑偲偟偨ICU擖幒幰偺巰朣 | 25柤/493椺 | 10柤/477椺 | p=0.013 |
| 侾係擔埲忋偺嵼幒 | 123柤(15.7%) | 87柤(11.4%) | p=0.01 |
| 侾係擔埲忋恖岺屇媧偐傜棧扙弌棃側偐偭偨姵幰 | 93柤(11.9%) | 57柤(7.5%) | p=0.003 |
| 寣惔僋儗傾僠僯儞 2.5mg/dl埲忋偺姵幰 | 96柤(12.3%) | 69柤(9.0%) | p=0.04 |
| 寣塼忩壔椕朄偑昁梫側姵幰 | 64柤(8.2%) | 37柤(4.8%) | p=0.007 |
| 嬠寣徢偺姵幰 | 61柤(7.8%) | 32柤(4.2%) | p=0.003 |
| 侾侽擔埲忋偺峈惗嵻巊梡 | 134柤(17.1%) | 86柤(11.2%) | P<0.001 |
廬棃帯椕孮偼215mg/dl傪挻偊偨帪偵180~200mg/dl偵堐帩偡傞傛偆偵丄嫮壔帯椕孮偼110mg/dl傪挻偊偨帪偵80~110mg/dl傪堐帩偡傞傛偆偵丄懍岠宆僀儞僗儕儞傪億儞僾偱惷柆偵帩懕拲擖偟偨丅拲擖検偼1~4帪娫偍偒偵寣摐傪應掕偟偰専摙偟偨丅
丂摐擜昦偼寣摐偑忋徃偡傞昦婥偱偁傞偑丄摨帪偵儂儊僆僗僞乕僔僗偑曵傟偨忬懺偲傕尵偊傞丅弞娐摦懺偑埨掕偣偢傾僔僪乕僔僗傪婲偙偟堈偄晄埨掕側忬懺偱偼丄惗棟揑偵偳偺慻怐偱傕戙幱偱偒傞僽僪僂摐偑朷傑偟偄丅
丂寬忢側怱嬝偱偼60%埲忋偺僄僱儖僊乕傪帀朾巁偺兝巁壔偐傜摼偰偄傞丅嫊寣偑惗偠偰偄傞応崌丄帀朾偺擱從偑怱嬝偱梷偊傜傟偰偄傞帠偼丄stunned myocardium傪123I-BMIPP僔儞僠僌儔儉偱専弌偱偒傞帠偐傜屼棟夝偄偨偩偗傞偲巚偆丅傑偨FDG-PET偱帵偝傟傞傛偆偵嫊寣怱嬝偼夝摐宯偱僄僱儖僊乕傪摼偰偄傞丅嫊寣偺掱搙偵傛傝師戞偵寵婥惈夝摐偵孹偔丅昦婥偑恑峴偟偰偄傞掱丄僽僪僂摐傪塰梴尮偲偟偰昁梫偲偟偰偄傞丅怘巭傔偺愜偵偼丄僀儞僗儕儞傪暪梡偟偨僽僪僂摐傪200~300g/day掱搙娷傓曗塼偑朷傑偟偄偲峫偊傜傟傞丅偟偐偟丄僀儞僗儕儞嶌梡偑側偗傟偽怱嬝偵偼廫暘側僽僪僂摐偼庢傝崬傑傟側偄丅
丂傑偢丄摐擜昦傪巜揈偝傟偰偄傞偑寉徢偺応崌偼丄10g偺僽僪僂摐偁偨傝侾扨埵偺僀儞僗儕儞傪曗塼拞偵壛偊傞丅ST3 500cc偺応崌丄栺20g偺僽僪僂摐偑擖偭偰偍傝俀扨埵偲尵偆帠偵側傞丅婛偵僗儖僼僅僯儖僂儗傾嵻傪懡偔梡偄偰偄偨傝乮僆僀僌儖僐儞7.5mg乛擔側偳乯丄僀儞僗儕儞傪10扨埵乛擔埲忋巊梡偟偰偄傞応崌偼丄俆g偺僽僪僂摐偁偨傝侾扨埵偺僀儞僗儕儞傪曗塼拞偵壛偊傞丅
丂寣埑偺掅壓傊偺懳墳傗棙擜偵悈暘晧壸傪昁梫偲偡傞帪偼丄摐偺擖偭偰偄側偄惗棟揑怘墫悈傗擕巁壛儕儞僎儖傪懁娗偐傜壛偊偰懳墳偟丄僽僪僂摐偲僀儞僗儕儞偺擖偭偨儔僀儞偼堦掕偺棳検偱梌偊傞丅
丂堦擔俁乣係夞掕婜揑偵寣摐傪應掕偟偰丄僗儔僀僨傿儞僌僗働乕儖傪揔墳偟丄梻擔偼僗儔僀僨傿儞僌僗働乕儖偵巊偭偨僀儞僗儕儞偺敿暘偺僀儞僗儕儞傪曗塼拞偵崿拲偟偰偍偔丅
丂傛傝寛傔嵶傗偐偵寣摐傪挷愡偟偨偄帪偼丄惗棟揑怘墫悈偱婓庍偟偨僀儞僗儕儞偺儔僀儞傪暿偵愝偗偰丄偦偺帪偺寣摐抣偵暪偣偰帩懕懁娗拲擖偡傞(fig1)丅
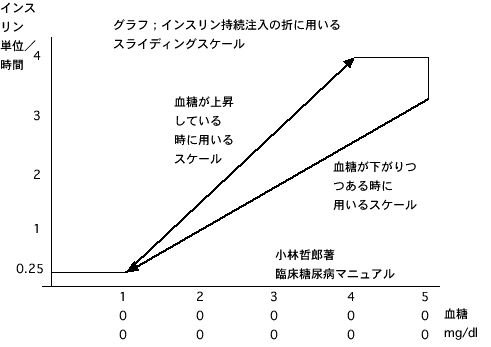
偦偺嵺埲壓偺係揰偵棷堄偡傞丅
1)僗働乕儖偺僀儞僗儕儞偼乽侽乿偵偼偟側偄丅
2)桝塼偵偼僽僪僂摐傪嵟掅100g/day梡偄丄僌儖僐乕僗10g偁偨傝侾扨埵偺懍岠宆僀儞僗儕儞傪揰揌僶僢僋偵壛偊傞丅
3)懍岠宆僀儞僗儕儞俀俆扨埵偲惗棟揑怘墫悈100cc傪暪偣偨傕偺傪億儞僾偱揰揌偡傞丅
4)媧拝杊巭偺偨傔偺岺晇(傾儖僽儈儞僼儔僢僔儏側偳)偼晄昁梫偱偁傞丅僀儞僗儕儞帺懱偱朞榓偡傞丅
丂堦斒偵僗儔僀僨傿儞僌僗働乕儖偼偦偺拲幩傪偡傞捈慜偺寣摐抣傪尦偵僗働乕儖偑寛傔傜傟偰偄傞丅
丂偟偐偟丄崱懪偭偨懍岠宆僀儞僗儕儞偼係乣俇帪娫岠椡偑巆懚偟丄巚傢偸帪娫偵掅寣摐傪棃偡偺偱偼柍偄偐偲丄僀儞僗儕儞偺懪偪曽偑峊偊傔偵側傞帠偑偟偽偟偽偱偁傞丅
丂椙偔峫偊偰捀偒偨偄偺偼丄崱偺崅寣摐偼偦偺慜偵擖傞傋偒僀儞僗儕儞偺晄懌偱惗偠偰偄傞丄乽寢壥偲偟偰偺崅寣摐乿偩偲偄偆偙偲偱偁傞丅寢壥傪惗偠傞僀儞僗儕儞傪愑擟僀儞僗儕儞偲偄偆丅
丂拫慜180mg/dl丄梉慜199mg/dl偲丄僗働乕儖偵傛偭偰偼僀儞僗儕儞傪巊梡偟柍偄応崌傕偁傞偐傕抦傟側偄偑丄怘屻俀帪娫傪娤嶡偡傟偽300mg/dl傪挻偊傞崅寣摐傪掓偟偰偄側偄偲傕尵偄愗傟側偄丅乽娤嶡偝傟偰偄側偄偐傜丄栤戣柍偄乿偲偼尒側偣側偄丅
丂偦偺偨傔丄僗儔僀僨傿儞僌偺懠偵丄寛傑偭偰懪偮掕帪僀儞僗儕儞傪梡堄偡傞丅懱廳摉偨傝0.1~0.2扨埵乛kg偺僀儞僗儕儞丄懱廳60kg側傜偽6~12扨埵偺僀儞僗儕儞傪俁暘妱偟(R2-2-2-0 偐傜 R4-4-4-0) 奺怘慜偵拲幩偡傞丅
丂梉曽偵僀儞僗儕儞傪僗儔僀僨傿儞僌偱巊梡偟偨側傜偽丄師偺擔偼偦偺慜偺拫偺帪娫懷偵愭夞傝偟偰愑擟僀儞僗儕儞偵僗儔僀僨傿儞僌偱梡偄偨僀儞僗儕儞偺敿暘傪忋忔偣偟偰巊梡偡傞條偵偡傞丅
1乯慮崻攷恗丗弞娐婍愱栧堛 10(2) p.309 2002
2)憗愳柧巕丟摐擜昦vol.41 no.10 p869
3)擔杮摐擜昦妛夛丒擔杮摦柆峝壔妛夛崌摨埾堳夛丟摐擜昦vol.44 no.9 p.777
4)UKPDS 35: Irene M; BMJ vol.321 p.405
5)揂淎柾丟擔堛戝帍 vol.58 no.5 p518
6)岦妢峗巌;擔杮撪暘斿妛夛帍 vol.76 suppl.1 p.70
7)椞壠桼怣丟巐崙堛帍 vol.45 no.6 p.497
8)婭揷峃梇丟摐擜昦vol.44 no.11 p.867
9)栧榚岶丟摐擜昦vol.44 no.12 p.927
10)Chen Z; ATVB vol.21 no.3 p372
11)Collis; ATVB vol.21 no.3 p365
12)Toba K;Exp Hematol vol.29 no.10 p.1194
13)徏郪桟師丟擔撪帍 vol.91 suppl. p18
14)Tanaka T; J Mol Cell Cardiol vol.9 no.1 p.121
15)Miyaoka K; Lancet vol.357 p.686
16)Gotoda T, IIzuka Y; Nat Genet. 22(3):226
17)Chiba H; Lancet vol.358 p.243
18)van den Berghe; NEJM vol.345 no.19 p.1359
19)Zerr KJ; Ann Thorac Surg vol. 63(2): p356-61
20)Furnary AP; Ann Thorac Surg vol. 67(2): p352-60