 胸骨左縁 僧帽弁
胸骨左縁 僧帽弁
特徴
<僧帽弁複合体の異常の有無を観察するための断面>
・僧帽弁複合体(僧帽弁、弁輪部、腱索、乳頭筋、乳頭筋直下左室壁)の大きさ、位置、動き、器質的変化の観察。
・僧帽弁の逆流血流の観察。
患者の体位、体表上の探触子位置と方向
・患者の体位は左半側臥位または左側臥位をとる。
・胸骨左縁第3、4または第5肋間に探触子を置く。
・探触子側面のマークを患者の右肩方向(正中線頭部方向を0度としたとき反時計方向に約45度)に回転させる。
基本断面を得るための基準点
左室長軸僧帽弁断面の基準点として以下の3点が同時に満たされるように探触子操作を行う。
・僧帽弁の弁輪部の中心。
・左室の心尖部方向が最もよく見える断面。
・探触子位置およびカーソル位置:拡張期に開放した僧帽弁にカーソルを合わせる。
アドバイス(B-mode)
・時相により僧帽弁弁尖の位置が大きく変化するため、描出目的によりカーソルの位置を変えて記録する。
・収縮期前方運動(SAM)では収縮期に左室流出路で心室中隔に向かって偏位する弁腹や腱索にカーソルを合わせる。
・僧帽弁逸脱(MVP)では収縮中期に左房側に落ち込みが明瞭な弁腹にカーソルを合わせる。
・僧帽弁逆流症例では吹き出し口における弁尖状態を把握する。
・有意な僧帽弁逆流症例では、逆流の原因(逸脱、腱索断裂、弁瘤など)を検索する。また、後述する僧帽弁短軸断面の詳細な観察も有用である。
・僧帽弁逸脱を疑うと僧帽弁だけを注目してしまうが、それ以上に逸脱の原因に目を向けなくてはならない。(弁尖、腱索、乳頭筋、左室付着部位の異常の有無)
・ときには胸郭変形や交通事故、外傷などによって引き起こされる逸脱や腱索断裂の存在も知っておく必要がある。このように関連病歴の記載が判定上重要なことがある。
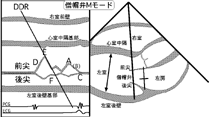
僧帽弁弁尖のM-mode波形の観察ポイント
・洞調律では、拡張早期の拡張早期波(E波)と拡張末期の心房収縮期波(A波)の2峰性を呈する。
・加齢と共にE波の波高とA波の波高の比率であるE/A比は低下する。ただし左室拡張能が極端に低下した状態では、E波は急峻な下降を示し、E
・各変曲点にはA~Fまで名称が付けられている。E-Fの傾きは拡張期弁後退速度(DDR)の計測に用いられ、左室拡張能の程度を表す指標である。
・感染性心内膜症例では僧帽弁複合体各部への障害が発生する。
・複合体の癒合、腱索および乳頭筋の断裂、弁瘤、弁破壊などの有無についての観察も重要であるが、明らかに弁形成または弁置換が想定される場合は、適切な術式の選択が出来るよう詳細な観察をおこなう。つまり、置換弁の縫合部位である弁輪部の異常の有無、癒合の程度、他の弁の障害の有無の確認などが重要である。
・弁瘤は前尖弁腹基部に袋状に認められることがあり、破裂しないかぎり収縮期および拡張期ともに大きな形状変化がないのが特徴である。支持組織としては脆弱であり弁置換術の障害になるため弁瘤の位置の記録計測は重要である。
・僧帽弁弁尖のM-mode記録は、従来より、左室拡張能の評価に用いられているが、現在では心尖部などからの左室および左房流入血流速度波形によってもその評価が行われている。
・左室長軸断面における僧帽弁短軸弁尖のM-mode記録は、従来より、左室拡張能の評価に用いられているが、現在では心尖部などからの左室および左房流入血流速度波形によってもその評価が行われている。
・左室長軸面と僧帽弁輪の付着はほぼ直交しているが、僧帽弁の両交連部は、左室短軸断面で明らかなように、僧帽弁は時計の文字盤に例えると7時から3時方向に斜めに位置している。このため、精密な観察で注意を要する
┃生理検査のホームページへ┃
 胸骨左縁 僧帽弁
胸骨左縁 僧帽弁
 胸骨左縁 僧帽弁
胸骨左縁 僧帽弁