これまで一貫して肺生理学・呼吸管理を研究し、「自発呼吸関連肺傷害」という新たな概念を切り拓く。肺傷害の規定因子が「Lung stress」であることを解明し、Lung stressを可視化・制御することで肺傷害ゼロを目指す、呼吸療法の革新者の一人。



大阪大学医学部附属病院は病床数 1,000を超え、2025年新設の統合診療棟などが配置された日本屈指の規模を誇る大学病院。中でもICUは合計29床で運営されており、2026年4月からは30床に増床予定で、 統合診療棟の「第一ICU(14床)」と病棟の「第二ICU(15床)」の2箇所に設置。さらに呼吸器センターは、呼吸器内科と呼吸器外科が密接に連携することで、シームレスな診療を可能にしていることでも注目されています。
開講60周年を迎える大阪大学大学院医学研究科麻酔・集中治療医学教室。ICU開設は全国で2番目という長い歴史を誇ります。開設当初から一貫して「肺生理学研究を臨床に応用する」というスタンスを貫き、呼吸生理や人工呼吸管理の研究に励み、海外留学で得た新たな知見を阪大、そして日本へと還元してきました。この呼吸療法におけるパイオニアとも言っても過言ではない施設で、現在牽引者としてご活躍されている吉田教授にお話を伺いました。


麻酔・集中治療医学教室教授
吉田 健史 (よしだ たけし)



ICUに入室する患者は非常に重症度が高く、ほぼ全ての方が人工呼吸管理下にあります。しかも全臓器の移植手術を行っているため、子供から大人まで、臓器移植を終えた極めて重症な方々が多いそう。 ここでは24時間、集中治療医が常駐する『クローズドICU』体制を採用しており、昼間は7人、夜間は4人ほどの医師がICU内に詰め、患者の容態変化に即座に介入できる体制を整えています。また、看護ケアにおいても昼間は患者さん1に対して看護師1、夜間は2対1で対応しています。「呼吸管理をするにあたって、どれだけ患者さんを密に観察できるかが非常に大きなポイント」という吉田教授の言葉を形にした環境下だからこそ、呼吸管理もより適切に行うことができます。

白衣には吉田教授がデザインしたロゴが。肺や血管のほか、ここでの知見が世界へ羽ばたきより良い医療に貢献できるようにと星や本も添えられており、研究への誇りと情熱を感じさせます。
ここでの最大のアドバンテージは、常に患者さんを診ている臨床医が研究を行っている点にあります。吉田教授曰く、「研究の出発点は日々の診療の中で生まれる『なぜだろう?』という疑問の解決です。まず臨床現場で生まれた疑問を解決するために基礎研究(動物実験)を行い、そこで得られた成果を再び臨床へと持ち帰ることで、スムーズな社会実装を可能にしています」。そのため、施設内ではマウスなどの小動物だけでなく、より人間に近いサイズである豚やウサギを用いる実験室も完備。さらに、「通常のガイドラインに沿った標準的な治療に加え、イノベーションを起こす責務があると考えています」と語る吉田教授。 その一つが『EIT(電気インピーダンス・トモグラフィ)』の早期導入です。2012年にブラジルのサンパウロへ留学した際、開発段階のEITに出会い、研究に携わってきました。また、『食道内圧測定』も早期から臨床に取り入れています。 これらをいち早く活用できたのは、基礎研究(豚やウサギを用いた動物実験)での知見の積み重ねがあるからこそです。
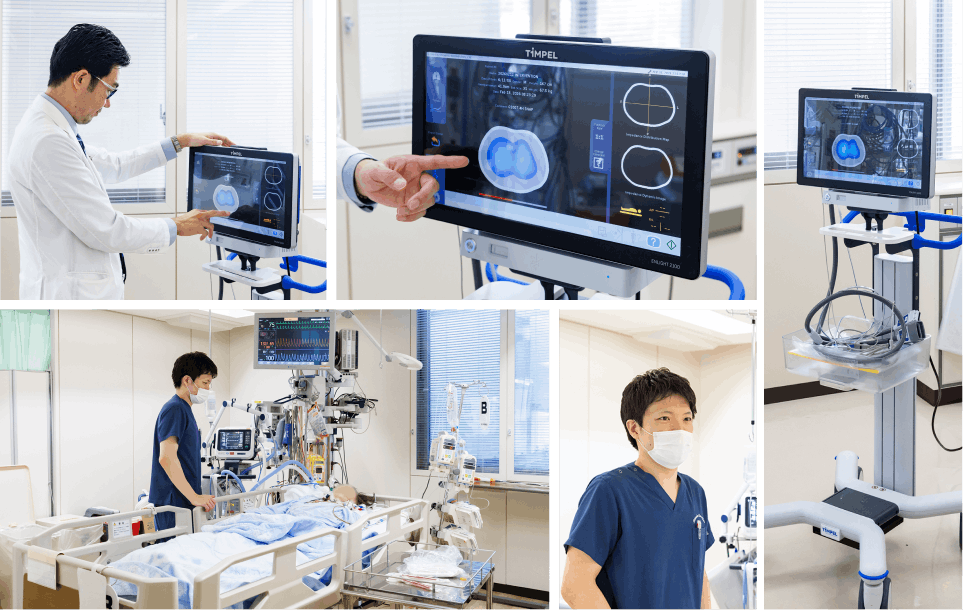

人工呼吸管理を熟知したスタッフが揃っていても、新型コロナウイルスのパンデミックの際は大変だったと振り返る吉田教授。「ここでは約250名の重症呼吸不全患者を受け入れました。大学病院として最重症の患者さんが搬送されてくるため、ほぼ全員が挿管管理が必要であり、多くがECMO(体外式膜型人工肺)を必要とする状態でしたが、生存率は89%という成果をあげることができました。おそらく日本一の成績ではないかと自負しています。これは、多職種連携という病院全体の体制に加え、歴史的に呼吸生理を熟知した医師が中心となって管理を行えた結果だと考えています」と吉田教授も日々の積み重ねの重要性を改めて実感した出来事だったそう。



吉田教授たちは、「自分たちの経験や知識を社会に実装し、医療全体の底上げをすることも使命」と考え、年に数回、安全な人工呼吸管理を学ぶためのNPO法人 近畿人工呼吸安全推進機構も主催。「基礎編」では、看護師、理学療法士、臨床工学技士を対象に、観察のポイントやNPPV(非侵襲的陽圧換気)の実技実習なども実施。「応用編」では、前期研修医から専門医取得前後の医師を対象に、最新の知見を紹介しています。こうした積み重ねが、日本のさらなる呼吸療法の発展に貢献していることは間違いありません。